Dr. Numan Ekim*, Dr. Oğuz Köktürk**
* Prof.; Toplum Kökenli Pnömoniler
Tanı ve Tedavisi Rehberi Çalışma Grubu Başkanı
** Doç.; Toplum Kökenli Pnömoniler
Tanı ve Tedavisi Rehberi Çalışma Grubu Sekreteri
Alt solunum yolu enfeksiyonları içinde yer alan Toplum Kökenli
Pnömoni (TKP), günümüzde çok sayıda ve etkin antibiyotik kullanımına ve
etkili aşılara karşın sık karşlılaşılan önemli bir hastalıktır. İleri tanı
olanaklarına karşın TKPde etkeni saptama % 50 oranındadır. Bu durum,
etkene yönelik antibiyotik seçiminden çok empirik antibiyotik tedavisini
gündeme getirmiştir.
Toplum Kökenli Pnömoni: Kişide günlük yaşamı sırasında
ortaya çıkan pnömonidir. Eşlik eden başka bir hastalığı olmayan TKPlerde
klinik tablo empirik tedavi yaklaşımı açısından ikiye ayrılır,
Tipik Pnömoni: Üşüme titreme ile birden yükselen ateş,
öksürük, pürülan balgam, plöritik tipte yan ağrısı, fizik muayenede konsolidasyon
bulguları, radyolojik olarak sıklıkla lober tutulum ve genellikle lökositozla
karakterize bakteriyel pnömonidir.
Atipik Pnömoni: Daha çok genç kişilerde ateş, halsizlik,
baş ağrısı gibi prodromal belirtiler ile birlikte subakut bir başlangıç
ve kuru ya da mukoid balgam, öksürük, hırıltılı solunum gibi yakınmalarla
karakterize, radyolojik olarak genellikle nonlober tutulum gösteren, fizik
muayene ve radyolojik bulguları arasında çoğu kez uyumsuzluk olan, akciğer
dışı sistemik organ tutulumuna ilişkin belirti ve bulguların görülebildiği
pnömonilerdir.
Başlıca atipik pnömoni etkenleri Mycoplasma ve Chlamydia pneumoniae,
Legionella pneumophila ve virüslerdir.
Tanı Yöntemleri
Akciğer filmi: Pnömoninin ampiyem, abse benzeri patolojilerden
ayrımında yararlıdır. Konsolide bir alanın varlığı ya da lober bir görünümün
olması daha çok pnömokoksik pnömoniyi düşündürür. Kavitasyon ve retrokardiak
patolojinin düşünüldüğü olgularda yan grafi istenmelidir. 50 yaşın üzerinde
olup da KOAHı bulunan bir kişide pnömoni rezolüsyonu 10 haftaya dek uzayabilir.
Gram boyama: Balgamın kaliteli olma, ağız florası ile
bulaşmama şansı % 25tir. Laboratuvarda incelemeye değer bir balgam örneği
için; mikroskobinin küçük büyütmeli alanında nötrofil sayısının 25in üzerinde
, epitel hücresinin 10 ya da daha az olması gerekir.
Kültür incelemesi: Balgam kültürlerinin pnömokoklar için
duyarlılığı ancak % 50 dolaylarındadır. Kan kültürleri ise uygun tekniklerle
yapıldığında bakteriyel pnömonilerin üçte birinde pozitiftir. İki kez yapılmasında
yarar vardır.
Serolojik testler: Elisa kitleri ile hasta serumlarında özgün
IgM (genelde 3. haftada ortaya çıkar) ve IgG antikorları (6-8. haftada
ortaya çıkar) saptanabilir.
Sınıflama ve Empirik Tedavi Yaklaşımı
Hekimin bir pnömoni olgusu karşısında vermesi gereken ilk karar,
hastanın tedavisinin ayaktan mı yapılacağı yoksa hastaneye mi sevkedileceğidir.
Grup 1: HSK* taşımayanlar ayaktan tedavi edilmelidirler .
Grup 2: HSKden herhangi birine sahip olanlar ise hastaneye
sevk edilmelidirler. Bu aşamada hekim olgunun hastaneye yatıp yatmayacağına
karar vermelidir. Yatırılma kriterlerine sahip olmayanlar poliklinikte
(ayaktan) tedavi edilmelidir.
Grup 3: HYK** var ise klinikte (yatırılarak) tedavi edilmelidir.
Grup 4: Yoğun bakım ünitesine yatırılma kriterlerini taşıyan
olgular ise bu bölümde izlenmelidirler.
*HSK:Hastaneye Sevk Kriterleri
**HYK:Hastaneye Yatırılma Kriterleri
Tablo :1 Hastaneye Sevk Kriterleri
Risk Faktörleri
Fizik Muayene
Laboratuvar
Sosyal Endikasyon
60 yaş ve üzeri
Solunum sayısı
BK<4000/mm3
Bakım Eksikliği
KOAH
>30/dak
BK>30000/mm3
(evsiz, yalnız
Bronşektazi
Kan Basıncı
Nötrofil<1000/mm3
yaşayan, mental ve fiziksel özürlü
Kistik fibrozis
Sistolik<90mmHg
Kan gazları (oda havasında)
Diabetes mellitus
Diastolik<60 mmHg
PaCO2<60 mmHg
Kr. böbrek yetm. Ateş<350C
ya da
PaCO2<50 mmHg
Konjestif kalp yetm. >40 0C(Aksiller)
S.kreatinin>1.2 mg/dl
Kr. karaciğer hast. Ekstrapulmoner
BUN>20mg/dl (7 mmol/l)
Bir yıl içinde
hastalık (Menenjit, artrit) Akciğer filminde
pnömoni tanısı
Konfüzyon
multilober tutulum, kavite,
ile yatış
plevral efüzyon, hızlı progresyon
Aspirasyon kuşkusu
Htc>%30 ya da Hb<9 g/dl
Postsplenektomi
Diğer sepsis ya da organ
Alkolizm
işlev bozukluğu bulguları
Malnutrisyon
(metabolik asidoz, uzamış PT,
PTT, trombositopeni,
fibrin yıkım ürünleri>1:40)
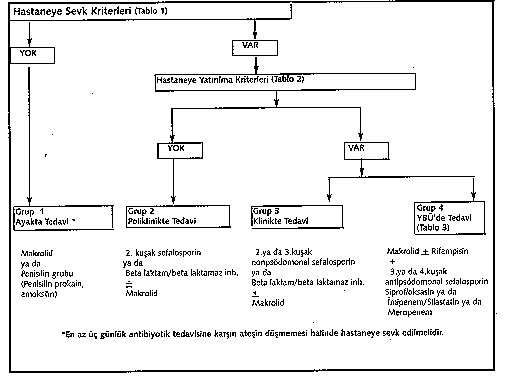
Hastaneye Yatırılma Kriterleri
Hastaneye sevk kriterlerini taşıyan hastalar risk gruplarından
ya da fizik muayene bulgularından, laboratuvar değerlerinden birisine sahiptirler.
Diğer bir sevk nedeni ise sosyal endikasyondur. Hastaneye yatırılma kriterleri,
hastaneye sevk kriterleri içerisindedir. Hastanın kliniği risk etmenlerinden
ön plandadır.
Tablo 2, tablo 1in fizik muayene, laboratuvar ve sosyal endikasyon
koşullarını kapsar.
Ne Zaman Legionella Pnömonisi Düşünülmelidir?
Tablo:3 Yoğun Bakım Ünitesine Yatırılma Kriterleri
Solunum sayısı >30/dak,
Ağır solunum yetmezliği (PaO2/Fi O2>250 mm Hg,
Mekanik ventilasyon gereksinimi,
Akciğer filminde bilateral multinodüler tutulum,
48 saat içinde opasitede %50den çok artış,
Şok tablosu (Kan basıncı: sistolik<90 mmHg, diastolik<60mmHg),
4 saatten fazla vazopressör gereksinimi,
İdrar miktarının<20 ml/saat ya da 80 ml/4 saat olması ya da
Dializ gerektiren akut böbrek yetmezliği
Ne Zaman Legionella Pnömonisi Düşünülmelidir?
Legionella pnömonisi atipik ya da tipik bulgular verebilir ya
da atipik tabloyla başlayıp tipik pnömoni tablosu özellikleri gösterebilir.
İlk 24-48 saat içinde halsizlik, kırıklık,
kas ağrıları ve şiddetli baş ağrısıyla ortaya çıkan, daha sonra birden
yükselen ateş, akciğer grafisinde yamalı infiltrasyon, kuru öksürük, zaman
zaman yan ağrısı, bulantı, kusma ve ishal gibi belirtilerin saptandığı
pnömoni tablosunda Legionella düşünülmelidir.
39-40 0Cnin üstünde ateş, görece bradikardi, bilinç bulanıklığı,
hiponatremi varlığı, ekstrapulmoner belirtiler ve betalaktam antibiyotik
tedavisine yanıtsızlık Legionella pnömonisi için diğer ipuçlarıdır. Kesin
tanının kültür, seroloji ve antijen saptama (balgamda ve idrarda) yöntemleriyle
konulabileceği unutulmamalıdır.
Parenteral Tedaviden Ağızdan Tedaviye Geçiş (Ardışık tedavi)
Gerek tedavi giderlerini azaltmak, gerekse hastayı hızlı taburcu
edebilmek amacıyla olabildiğince kısa sürede parenteral tedaviden ağızdan
tedaviye geçilmelidir. Bu geçiş için 24 saatlik ateşsiz dönem, klinik olarak
stabil durum ve lökositozun normale dönmesi kriter olarak alınabilir.
Tedavi Süresi
Sorumlu patojene göre tedavi süresi değişmekle birlikte, genel
olarak hastanın ateşi düştükten sonra tedavi 1 hafta daha sürdürülmelidir.
Bu süre genellikle 7-10 gündür.
Etken belli ise;
Pnömokok pnömonisinde 7,
Mycoplasma ve chlamydia pnömonisinde 14, Legionella pnömonisinde
tedavi süresi 14-21 gün olmalıdır. Etkeni saptanmayan ağır pnömonilerde
tedavi süresi 2-3 haftadan az olmalıdır.
Antibiyotik Tedavisine Yanıtın Değerlendirilmesi
Tedaviye alınan pnömonili bir hastanın klinik durumu özenle gözlenmelidir.
Etkin bir antibiyotik tedavisi uygulandığında konak ve etkene ilişkin bazı
faktörler rezolüsyonu geciktirse bile klinik bulgularda 48-72 saat içinde
belli bir düzelmenin olması gerekir. Bu nedenle klinik durumda önemli ölçüde
kötüleşme yoksa başlanan tedavi ilk 72 saatte değiştirilmemelidir.
Tedaviye Yanıt Vermeyen Hastalara Yaklaşım
Başlangıçta uygulanan empirik antibiyotik tedavisine karşın hastanın
klinik durumunda düzelme yoksa ya da kötüleşme varsa bazı olası nedenleri
gözden geçirmek gerekir.
a) Antibiyotik seçiminin iyi olmaması,
b) Sık karşılaşılmayan bir etkenle enfeksiyonun oluşumu,
c) Enfeksiyon dışı bir nedenin varlığı,
|
 .......
.......
![]() .........
.........![]()
![]()
![]()
![]()