| Bu ayki konumuz;
Kızamık. Sorularımızı Hacettepe Üniversitesi Tıp Fakültesi Çocuk
Sağlığı Enstitüsü Sosyal Pediatri Anabilimdalından Doç. Dr. S. Songül
Yalçın yanıtladı.
1. Kızamık hastalığının önemi nedir?
Kızamık, morbidite ve mortalitesi oldukça yüksek olan sistemik
çocukluk çağı enfeksiyonudur. Kızamık etkeni, paramyxovirüs grubunun, Morbillivirüs
subgrubundan tek sarmallı bir ribonükleik asit virüsüdür. Hayvan rezervuarı
ve vektörü bulunmayan virüsün tek bir antijenik tipi vardır.
Özellikle kış ve ilkbahar aylarında görülen kızamık hastalığı,
aşının kullanıma girmesinden önce her 2-4 yılda bir epidemiler yapmakta
ve en çok 5-9 yaş grubunu etkilemekteydi. Aşının yaygın olarak kullanılmasından
sonra, hastalığın görülme sıklığında %95'lik bir azalma olmuştur. Hastalık
insidansı tüm yaş gruplarında azalırken, 1980 yılından sonra özellikle
10-19 yaş grubunda artış gözlenmiştir. Aşılama programları ile her yıl
90 milyon kızamık olgusunun ve 1.54 milyon kızamığa bağlı mortalitenin
önlendiği düşünülmektedir. Yaygın aşılama programlarında ve %78'e ulaşan
aşılama oranlarına karşın halen dünyada her yıl 45 milyon kızamık olgusu
görülmekte ve 1.19 milyon çocuk kızamık nedeniyle ölmektedir.
 2. Kızamık
hastalığı ne zaman bulaşıcıdır? 2. Kızamık
hastalığı ne zaman bulaşıcıdır?
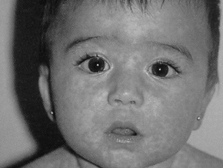
Kızamık hastalarının, döküntünün başlamasından 2-4 gün önce ve
başladıktan beş gün sonrasına dek bulaşıcı olarak kabul edilmesine karşın,
hastalığın en çok yayılımı prodromal dönemdir. Hastalık büyük damlacıklarla
taşınmakla birlikte, virüs ince damlacıklarda da en az iki saat kadar canlı
kalabilmektedir.
Ortalama 10-14 günlük inkübasyon dönemi sonrası ateş, halsizlik,
iştahsızlık, konjunktivit, burun akıntısı ve öksürük gibi solunum sistemi
bulgularının gözlendiği prodromal dönem başlar. Bu dönemin sonuna doğru
bukkal mukozada molar dişler hizasında eritematöz zeminde küçük gri beyaz
nokta biçiminde, kızamık için tipik olan enantem (koplik lekeleri) gözlenir.
Bu lekeler döküntüden iki gün önce belirip, iki gün sonra soimaya başlar
ve üçüncü gün kaybolur. Döküntü klasik olarak yüzden başlayıp gövdeye ve
ekstremitelere yayılan makülopapüler özelliktedir. İlk başladığı yerde
daha yoğun ve birleşmeye eğilimlidir. Döküntü 5-7 gün içinde yerinde açık
kahverengi bir pigmentasyon bırakarak solar. Genellikle döküntünün 3-4.
günü ateş düşer, nezle, konjunktivit ve öksürük eski şiddetini yitirir.
Tipik kızamık enfeksiyonunda ishal, kusma, karın ağrısı, farenjit, lenfadenopati,
splenomegali ve lökopeni de görülebilir.
3. Kızamık hastalığının komplikasyonları nelerdir?
Kızamık sık görülen komplikasyonları otitis media (%5-9) ve pnömonidir
(%1-6). Pnömoni, en sık ölüm nedeni olup, kızamık virüsü (Hecht's pnömoni)
ya da ikincil viral ya da bakteriyel süper enfeksiyona bağlı olarak gelişir.
Kızamığa bağlı santral sinir sistemi komplikasyonları her bin olgunun bir
ya da ikisinde görülen akut kızamık ensefalomiyeliti ile geç komplikasyonu
olan her yüz bin olguda bir görülen subakut sklerozan panensefalittir.
Kızamık virüsünün bazı olgularda geçici karaciğer harabiyeti, myokardit,
sinüzit, bronşiolit, pnömomediastinum, subkutan amfizem, kornea ülserleri,
mezanterik adenit, apendisit ve trombositopenik purpura yaptığı bilinmektedir.
Kızamık hastalığı özellikle gelişmekte olan ülkelerde persistan ishal ve
malnütrisyona neden olmaktadır.
Son yıllarda ABD'de kızamık olgu mortalite oranı binde 1-2 olarak
bildirilirken, gelişmekte olan ülkelerde bu oran %5-10'un üstündedir. Malnütrisyon,
kalabalık yaşam koşulları, virüsün yoğun olarak ve erken yaşta alınması
mortalite oranını arttırmaktadır.
4. Kızamık hastalığının tanısı nasıl konur?
Kızamık tanısı, karakteristik döküntü ve prodromal belirtilerle
konur. Kuşkulu olguların kesin tanısı prodromal dönemde kan, idrar ve nazofarinks
sekresyonlarından virüs izolasyonu ve doku kültürlerinde (insan böbrek,
amniyon ve maymun böbrek) virüsün üretilmesi ile konulabilmesine karşın
zor bir tekniktir. Bu nedenle tanıda en sık kullanılan yöntem, serolojik
testlerdir.
5. Kızamık hastalığının tedavisi nasıldır?
Kızamık hastalığının tedavisi destekleyicidir. Hastalıkla sulu
gıdalar ile yatak dinlenmesi önerilir. Yüksek ateş durumunda uygun dozda
ateş düşürücüler kullanılır. Öksürük şuruplarının ve burun damlalarının
etkisi gösterilememiştir. Konjunktivitte göz kapakları ılık su ile temizlenir.
Güçlü ışıktan kaçınılır. Otitis media ve pnömoni gelişmesi durumlarında
uygun antibiyotik tedavisi başlanır. Ensefalit gelişmesi durumunda konvülsiyonlar
barbitüratlar ile kontrol altına alınabilir. Kızamık için özgün bir antiviral
tedavi henüz yoktur.
Dünya Sağlık Örgütü (WHO), ağır kızamık olguları ile kızamık
mortalite oranının %1 ve/ya da daha fazla olduğu bölgelerdeki tüm kızamık
hastalarına tanı anında vitamin A verilmesini önermektedir. Bir yaşın altında
100000 IU, bir yaşın üstünde 200000 IU olarak verilen vitamin A'nın kızamık
morbidite ve mortalitesini azalttığı saptanmıştır. Bu dozun vücut depolarını
desteklemek için 24. saatte yinelenmesi önerilmektedir. Klinik vitamin
A eksikliği olan olgularda ilk dozdan dört hafta sonra aynı dozun yinelenmesi
gerektiği belirtilmektedir.
6. Kızamık hastalığından nasıl korunulur?
Kızamıklı hasta ile temas eden çocuklara temastan sonraki ilk
72 saat içerisinde kızamık aşısı yapılarak hastalık önlenebilir. Bu önlemin
alınamadığı durumlarda duyarlı kişilerde temastan sonraki altı gün içerisinde
0,25 ml/kg (mak. 15 ml) gamaglobulin IM uygulanarak hastalık önlenebilir
ya da hafifletilebilir. Koruyuculuğu dört hafta sürer. Pasif immünizasyon
aşı yapılmamış bir yaşın altındaki bebeklerde, kronik hastalığı ve immün
yetmezliği olan çocuklar ile hastane servislerinde ve çocuk bakımevlerindeki
temaslarda gereklidir. İmmün yetmezliği olan olgularda koruyuculuk için
0,5 ml/kg gamaglobulin (maksimum 15 ml) yapılması gerekmektedir.
Ülkemizde ilk aşı uygulamalarına 1969 yılında Schwarz suşu ile
başlanmış, 1980 yılında 12-15 aylık çocuklara bir kere yapılması önerilirken
1985 yılından sonra Genişletilmiş Bağışıklama Programı (EPI) içinde
dokuz aylık (270 günü doldurmuş) çocuklarda uygulanmaya başlanmıştır.
Aşılama yaşı belirlenirken en yüksek serokonversiyon oranının
elde edilebileceği en küçük yaş ve şiddetli enfeksiyon için en çok risk
altında bulunan yaş grubu göz önünde tutulmaktadır. Anneden geçen antikorlar
ilk aşılama yaşını belirlemede önem taşır. Aşının koruyucu etkisi %90-95'
dir. Kızamık eradikasyonu toplumdaki bağışıklı oranı %94 ve üzerine çıkarsa
gerçekleşebilir. Bunun içinde toplumun en az %97-98'i aşılanmalıdır.
7. Kızamık aşısının özellikleri nelerdir?
Kızamık aşısı için kullanılan virüs, insan diploid hücresi ya
da tavuk embriyo fibroblastında üretilir. Bir doz 0,5 ml olup, 1000'den
az olmamak üzere TCID 50 (%50 doku kültürü enfektif dozu) içerir. Kızamık
aşısı ısı ile ışıktan kolayca etkilenerek inaktive olabilir ve aşının soğuk
zincire dikkat edilmeden hatalı olarak saklanması birincil aşı yetersizliğine
neden olabilir. Liyofilize edilen aşı 2-8 0C'de iki yıl bozulmadan saklanabilir.
Distile su ile sulandırılarak 0,5 ml subkutan uygulanır. Sulandırılmış
aşı 2-8 0C'de karanlıkta saklanarak sekiz saat içinde kullanılmalıdır.
Bu süre içinde kullanılmayan aşı etkinliğini yitireceğinden yok edilmelidir.
8. Kızamık aşısının yan etkileri nelerdir?
Kızamık aşısından sonra hafif yan etkiler görülebilir. Aşıdan
5-12 gün sonra, olguların %5-15'inde 39 0C'yi geçen ve bir iki gün süren
ateş ve %5'inde ise bir iki gün süren döküntü saptanmıştır. Ensefalit ve
ensefalopati gibi santral sinir sistemi komplikasyonları bir milyon dozda
bir olarak bildirilmiştir. Görülme sıklığı toplumda aynı yaş grubunda nedeni
bilinmeyen ensefalit ve ensefalopati oranı ile benzerlik gösterir.
Bağışık çocukların aşılanması yan etkide artışa neden olmaz.
Yan etkinin aşının uygulandığı yaş ile ilişkisi saptanmamıştır.
Aşının kızamık-kabakulak-kızamıkçık olarak uygulanması yan etkilerde
artışa neden olmamaktadır.
9. Kızamık aşılama önerileri ve kontrendikasyonları nelerdir?
a) Hafif ateş, ÜSYE, gastroenterit ve malnütrisyon aşı yapılmasına
engel oluşturmazken, yüksek ateşli hastalıklarda aşının ertelenmesi önerilmektedir.
b) Kızamık aşı virüsünün civciv embriyo hücrelerinde üretilmesi
ve stabilize edici ortamın neomisin içermesi nedeniyle yumurta ve neomisin
alerjisi olan kişilere yapılması kontrendikedir.
c) Fetusda enfeksiyonun teorik olarak oluşması olasılığına karşılık
kızamık aşısının hamilelere ve aşıdan sonra üç ay içinde hamile kalması
olası kadınlara yapılması önerilmemektedir.
d) Tam kan, gamaglobulin ve diğer antikor içeren kan ürünleri
alanlarda aşının üç ay ertelenmesi önerilmektedir.
e) Aktif tüberkülozlu kişilere aşı önerilmez. Buna karşın kızamık
aşısının latent durumdaki tüberküloza etkisi gösterilemediğinden aşı öncesi
PPD yapılmasına gerek yoktur ve tedavi altındaki tüberkülozlulara aşı yapılabilir.
PPD testi aşıdan 4-6 hafta sonra yapılmalıdır.
f) İmmün supresif tedavi alan, yüksek doz kortikosteroid kullanan
ve immün yetmezliği olan hastalarda kızamık aşı virüsünün replikasyon riski
nedeni ile aşı kontrendikedir. Remisyondaki lösemi hastalarında üç ay kemoterapi
kullanılmadığı dönemde kızamık aşısı yapılabilir.
g) İnsan immün yetmezlik virüsü (HIV) enfeksiyonu olan kişilerde
kızamık hastalığının ağır geçmesi ve kızamık aşı yan etkilerinin fazla
olmaması nedeniyle belirtisiz HIV ile enfekte çocuklara kızamık aşısı her
zaman önerilirken belirtili çocuklarda da uygulanabileceği bildirilmiştir.
h) Ateşli konvülziyon öyküsü ve antikonvülzif ilaç kullanımı
aşı için kontraendikasyon oluşturmaz. Konvülziyon öyküsü olan çocuklarda
aşıdan sonraki 7-12. günlerde olabilecek ateşe karşı dikkatli olunması
ve antipiretik kullanılması önerilir.
10. Kızamık aşı yetersizliği ne demektir?
Doğal kızamık enfeksiyonundan sonra oluşan bağışıklığın ömür
boyu olduğu gözlenmiştir. Canlı kızamık aşısının oluşturduğu bağışıklığın
da ömür boyu olacağı düşünülmekte iken 1980'li yıllardan sonra özellikle
ABD başta olmak üzere dünyada aşılı çocuklarda kızamık salgınlarının ortaya
çıkması aşı yetersizliği kavramını gündeme getirmiştir.
Birincil aşı yetersizliği, aşıdan sonra uygun immün yanıtın oluşmamasıdır.
Genellikle %2-10 düzeyinde görülmektedir. En önemli nedenleri maternal
antikorların nötralizan etkisi, aşının yapımı ve saklanmasındaki teknik
hatalar ile beraberinde immünglobulin kullanılmasıdır. Yenidoğan bebeklerin
çoğunda anneden transplasental yolla geçen kızamık IgG antikorları vardır.
Bu antikorların varlığı farklı toplumlarda değişik yaşlara dek sürmekte
ve aşının etkinliğini azaltmaktadır. Gelişmekte olan ülkelerde çocuklarda
görülen sık enfeksiyon ve malnütrisyon gibi nedenlerle maternal antikorlar
daha erken yaşta yitirilmektedir. Gelişmiş ülkelerde ise aşılı annelerin
bebeklerinde, doğumda daha düşük düzeyde antikor olduğundan doğal enfeksiyonu
geçiren annelerin bebeklerine göre kızamık enfeksiyonuna daha erken aylarda
duyarlı oldukları gösterilmiştir.
Aşıdan sonra serokonversiyon geliştiği bilinen kişilerde kızamık
hastalığının görülmesi ikincil aşı yetersizliği kavramını gündeme getirmiştir.
Bu durum aşıya bağlı immünitenin azalması ve yitirilmesi ile açıklanmıştır.
Doğal virüse maruz kalmanın beklenmediği kapalı toplumlarda antikorların
daha hızlı azaldığı, açık toplumlarda yaşayan ve doğal virüs ile karşılaşma
olasılığı fazla olan aşılı kişilerde yüksek antikor titrelerinin çok uzun
yıllar sürdüğü gösterilmiştir.
Aşı yetersizliği nedeniyle 1989 yılında AAP ve ACIP rutin iki
doz aşı yapılmasını önermiştir. İkinci doz ACIP tarafından birincil aşı
yetersizliğini engellemek amacıyla 4-6 yaşlar arasında, AAP tarafından
ise hem birincil hem de ikincil aşı yetersizliği göz önüne alınarak 11-12
yaşlar arasında yapılması planlanmıştır.
Türkiye'de aşılı çocuklarda 1989 ve 1993 yılında kızamık salgınlarının
görülmesi aşı yetersizliğinin ülkemizde de sorun olduğunu göstermektedir.
Ülkemizde birincil aşı yetersizliği sorunu olduğu için kızamık aşısının
ikinci dozu ilkokul birinci sınıfta yapılmaktadır.
|
 .......
.......
![]() .........
.........![]()
