Dr. Ayşen Karaduman
Doç.; Hacettepe Üniv.
Tıp Deri Hastalıkları AD Psoriazis
çeşitli klinik biçimlerde ortaya çıkabilen,
yineleyici, kronik bir deri hastalığıdır. Deri
lezyonlarının çok tipik olması nedeniyle tanı koymak
oldukça kolaydır. Lezyonlar klasik olarak
eritroskuamozdur; bu hem vasküler yapıların (eritem)
hem de epidermisin (skuam) etkilendiği gösterir.
Morfolojik olarak çok değişik biçimlerde görülür.
Psoriazis vulgaris en sık rastlanan tipidir.
Psoriazis prevalansı farklı toplumlarda ve coğrafik
bölgelerde değişiklik gösterir. Değişik
çalışmalar psoriazis sıklığının %1-2 oranında
olduğu göstermektedir. Çocuklarda rastlanma
sıklığı %1,1 olarak bulunmuştur. Erkek ve
kadınlarda eşit sıklıktadır. Tüm yaş gruplarında
görülebilmesine karşın başlama yaşı genellikle
üçüncü onyıldır. Erken başlangıç (<40 yaş)
Tip I psoriazis adını alır ve daha şiddetli
hastalığı belirtir. Tip I psoriazisde aile öyküsü
varlığı olasığı daha fazladır. Tip II psoriazisde
(40 yaş<) hastalığın seyri ve prognozu daha
iyidir. Hastalığın genetik geçişli olduğunu
gösterir pek çok çalışma olmasına karşın bu
geçişin nasıl olduğu kesin olarak bilinmemektedir.
Etyopatogenezi:
Psoriazis multifaktöriyal bir hastalıktır.
Araştırmalara karşın günümüzde henüz nedeni
bilinmeyen hastalıklar arasındaki yerini korumaktadır.
Hastalık genetik yatkınlığı olan kişilerde
çevresel faktörlerin etkisiyle ortaya çıkmaktadır.
Psoriazisin oluşumundaki temel patoloji kerotinositlerin
hiperproliferasyonu ve inflamasyonudur. Normalde 26-28
gün olan epidermal yenilenme süreci kısalmıştır.
İmmün sistem hücreleri olan T lenfositler ve
keratinositler arasındaki etkileşim psoriazis
patogenezinde rol oynamaktadır. Psoriatik lezyonlarda
artan CD4T hücreleri psoriatik lezyonların ortaya
çıkışında ve kalıcılığında rol oynayan
sitokinler salarlar. Aktivite T lenfositlerden salının
bu sitokinler keratinosit proliferasyonuna ve endotel
hücrelerinden adezyon moleküllerinin salınımını
stimüle eden sitokinler sentezine yol açar. Ayrıca
keratinositler de değişik sitokinler salgılayarak
psoriazis sürecinin sürmesinde rol oynarlar.
Psoriatik lezyonların ortaya çıkışını provake
eden dış etkenlere tetikleyici faktörler denir.
Bunlar: Travma; Epidermisin zedelenmesine yol açan
çeşitli mekanik, fiziksel ve kimyasal travmalar
lezyonsuz deri bölgelerinde psoriatik lezyonların
ortaya çıkmasına neden olur. Buna "Köbner
Fenomeni" denilir. Akut streptokokal enfeksiyonlar,
bazı ilaçlar (lityum, beta adrenejik blokörler),
emosyonel stresler hastalığı başlatabilir ya da
alevlendirebilir. Bunların yanısıra endokrin etkenler,
hipokalsemi ve diyalizin, ayrıca hastaların az bir
kısımında güneş ışınlarının lezyonlarda
artışa yol açtığı bilinmektedir.
Klinik
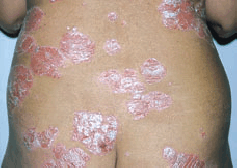
Psoriazis vulgaris(klasik tip); keskin sınırlı,
eritemli zemin üzerinde yerleşmiş sedefi beyaz ya da
gümüşümsü kepeklerle kaplı lezyonlarla
karakterizedir. Başlangıç lezyonu genellikle eritemli
bir makül ya da makülopapül olup, bu lezyonların
genişlemesi ile üzeri skuamla kaplı büyük plaklar
ortaya çıkar. Skuamlar lezyonun üzerini bütünüyle
kaplayabilir ya da ortasında yapışmış olarak
bulunabilir. Kronik lezyonlarda skuamlar kalınlaşarak
alttaki plağa daha sıkı yapışır. Skuamlar
kazındığında tabaka tabaka kalkarak, toz gibi bir
beyazlaşlaşma olur, buna "mum lekesi
belirtisi" denir. Skuamlar mekanik olarak
kaldırıldığında eritematöz zemin üzerinde küçük
kanama odakları belirir. Buna "Auspitz
belirtisi" adı verilir. Bu kanama odakları
uzamış dermal papilla uçlarıdır.
Lezyonlar simetrik olarak diz, dirsek, lumbosakral
bölge, saçlı deri (kulak arkası) ve göbek çevresine
yerleşir. Küçük tek bir plak birleşerek geniş
plaklara, geniş plaklar birleşerek harita (P.
geagrafika) gibi lezyonlara dönüşebilirler. Bazen
lezyonlar, orta kısmı iyileşerek anüler bir biçim
alabilir. Stasyoner psoriazis aksilla, inguinal bölge
gibi kıvrım bölgelerinde sınırlı kalabilir (P.
inversa).
Psoriazisde el tırnaklarında %50, ayak
tırnaklarında %35 oranında tutulum olur. Bu
değişiklikler toplu iğne başı büyüklüğünde
çukurcuklar (pitting), subungual hiperkeratoz, tırnak
distalinde sarı renk değişikliği, şiddetli olgularda
onikodistrofi biçimindedir.
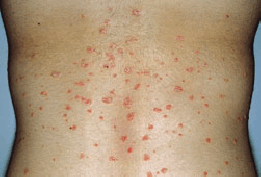
Erüptif (Guttat) Psoriazis: Çok sayıda 0,5-1
cm'lik küçük, eritemli skuamlı papüllerle kendini
gösterir. Genellikle gövde ve üst ekstremitelere
lokalizedir. Ortaya çıkmasında streptokokal üst
solunum yolu enfeksiyonları tetikleyici rol oynar.
Birincil hastalığın tedavisi psoriazisin deri
lezyonlarınında düzelmesini sağlayabilir. Ancak
ilerde psoriazisin yineleme olasılığı vardır.
Psoriazisin özel formları:
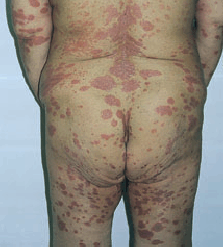
Psoriatik eritroderma: Psoriazisin tüm vücut
yüzeyinin tutulduğu jeneralize, ağır bir formudur.
Psoriazisin tüm belirtileri bulunmakla birlikte eritem
en belirgin bulgudur. Psoriatik eritroderma, ani
jeneralize eritem biçiminde ya da kronik plak tipi
psoriazisin yaygın eksfoliyatif faza dönüşmesi
biçiminde başlayabilir. Bu, hastalık aktivitesinin
derecesini belirler. Hastalarda ateş, halsizlik,
kırıklık, lökositoz, vazodilatasyona bağlı
sıvı-elektrolit kaybı, ısı kaybı ve santral
hipotermi gibi sistemik komplikasyonlar ortaya
çıkabilir. Aşırı skuamasyon nedeniyle protein kaybı
ve demir eksikliği olabilir. Tırnak matriksinin
destrüksiyonu nedeniyle tırnak büyümesi durur ya da
tırnak yitimi olabilir.
Püstüler Psoriazis: Lokalize ya da jenaralize
olur.
Lokalize form simetrik olarak avuç içi ve ayak
tabanlarında eritemli zemin üzerinde sarı
püstüllerle karakterizedir. Sistemik belirtiler yoktur.
Jeneralize püstüler psoriazis ise akut ve seyrek
olarak mortalite riskli olan bir formdur. Ateşle
başlayıp 2-3 mm boyutlarında yaygın steril
püstüller avuç içi, ayak tabanları, tırnak yatağı
dahil tüm gövdeye ve ekstremitelere dağılır.
Püstüller genellikle eritemli zemin üzerindedir. Önce
yama tarzında iken zamanla birleşirler ve tüm deri
yüzeyini tutarak hastalık daha şiddetlenir. Hastalık
karakteristik olarak püstüller ve ateşle birlikte
giden dalgalı bir seyir izler. Tırnaklarda onikolizis
görülebilir. İkincil bakteriyel enfeksiyonlar,
septisemi, dehidratasyon, elektrolit dengesinde bozukluk,
hipokalsemi ve hipoalbüminemi gibi ciddi komplikasyonlar
görülebilir.
 Psoriatik Artrit: Tüm
psoriazis tipleri içinde, hastaların en azından
%5-8'inde eklem, tendon, ligaman ve fasya tutulumu
olabilir. Eğer deri tutulumu şiddetli ise ya da
püstüler psoriazis olduğunda daha yüksek sıklıkta
görülür. Seronegatif bir artrit olup, genellikle deri
lezyonlarından sonra ortaya çıkar. Psoriatik artritli
hastalarda HLA-B27 ekpresyonu artmıştır. Asimetrik
oligoartrit ve monoartrit, romatoid artrite benzeyen
simetrik poliartrit ya da ankilozan spondilite benzeyen
aksiyal artrit biçiminde görülür. Olguların
çoğunda asimetrik oligo artiküler tutulma görülür.
Sıklıkla el ve ayakların distal ve proksimal
interfalanjiyal ve ayakların metatarsofalanjiyal
eklemleri tutulur. Seyrek olarak büyük eklemleri, %20
olasılıkla sakroiliak eklemi tutulabilir. Psoriatik Artrit: Tüm
psoriazis tipleri içinde, hastaların en azından
%5-8'inde eklem, tendon, ligaman ve fasya tutulumu
olabilir. Eğer deri tutulumu şiddetli ise ya da
püstüler psoriazis olduğunda daha yüksek sıklıkta
görülür. Seronegatif bir artrit olup, genellikle deri
lezyonlarından sonra ortaya çıkar. Psoriatik artritli
hastalarda HLA-B27 ekpresyonu artmıştır. Asimetrik
oligoartrit ve monoartrit, romatoid artrite benzeyen
simetrik poliartrit ya da ankilozan spondilite benzeyen
aksiyal artrit biçiminde görülür. Olguların
çoğunda asimetrik oligo artiküler tutulma görülür.
Sıklıkla el ve ayakların distal ve proksimal
interfalanjiyal ve ayakların metatarsofalanjiyal
eklemleri tutulur. Seyrek olarak büyük eklemleri, %20
olasılıkla sakroiliak eklemi tutulabilir.
Patoloji: Aktif bir lezyonda karakteristik
bulgular epidermistedir.
1. Rete çıkıntılarında düzenli uzama ve
akantoz,
2. Dermal papillalarda uzama, genişleme ve
ödem,
3. Parakeratoz (yassı, çekirdekli stratum
korneum hücreleri tabakalar biçiminde birbiri üzerine
yığılmıştır. Genellikle hiperkeratoz ile
birliktedir),
4. Malpighi tabakasının suprapapiller
kısmında incelme, bazen spongioform püstüllerin
oluşumu,
5. Granüler tabakanın incelmesi ya da
kaybolması,
6. Mitozda artma,
7. Lenfosit ve monositlerden zengin az ya da
çok dermal infiltrasyon ve ödem,
8. Stratum korneumda ya da hemen altında
yerleşen PMNL oluşan epidermal mikroabseler (Munro
mikroabseleri).
Tanı ve Ayırıcı Tanı:
Psoriazis tanısı ağırlıklı olarak klinik
bulgulara dayanılarak konulur. Bazı lokalizasyonlar ve
atipik biçimlerde tanıya histopatolojik inceleme
yardımcı olur.
Hastalığın aktivitesinde değişiklik olduğunda,
erüptif, püstüler ya da eritematöz olduğunda tanıda
güçlük olabilir. Ayırıcı tanıda ekzema, pitriazis
rubra pilaris, seboreik dermatit, pitriazis likenoides
varioliformis, kandida, yüzeyel mantar hastalıkları,
sifiliz, kutanöz T hücreli lenfoma gibi hastalıklar
düşünülebilir.
Tedavi
Hastalığın hastanın yaşamı üzerindeki etkisini
göz önünde bulundurmak tedavideki başarının bir
parçasıdır. Tedaviye başlamadan önce hasta,
hastalığı hakkında bilgilendirmeli, tedavi ile elde
edilen iyileşmenin her zaman kalıcı olmadığı, bu
iyilik durumunun uzun sürebildiği gibi nüks edebilme
olasılığının olduğu anlatılmalıdır. Hastalığa
neden olan ve alevlenmesine katkıda bulunan tetikleyici
etkenlerden sakınması gerektiği söylenmelidir.
Psikiyatrik yönden desteklenmelidir. Hastaya cesaret
verme ve destek, tedavinin önemli bir bölümünü
oluşturur. Tedavide amaç hastalığı sınırlı deri
lezyonları düzeyinde tutmak, uzun süreli ve en çok
etkiyi sağlamaktır.
Topikal Tedavi:
Deride kuruluk hastalığın yaygın formlarında
istenmeyen bir durumdur. Bu nedenle nemlendiriciler
kullanılmalıdır. Lezyonların yüzeyindeki kepeklerin
kaldırılması, daha sonra uygulanacak tedavilerin
etkisini arttıracağından, tedavinin başlangıcında
bu amaçla salisilik asit, laktik asit ve üre (%10)
kullanılabilir.
Antralin: Antiproliferatif ve antiinflamatuvar etkisi
vardır. Kronik plak ve gutat psoriaziste iyi bir
seçenektir. Klasik antralin tedavisi düşük
konsantrasyonla (%0,5-0,1) başlar ve %5 konsantrasyona
çıkılıncaya dek her hafta artırılır ve lezyonlar
düzelinceye dek sürdürülür.
Kısa temas tedavisinde ise antralinin yüksek
konsantrasyonu 10-20 dakika uygulanıp hemen yıkanır.
Deriyi ve giysileri kahverengine boyamasının yanısıra
irritan reaksiyonlara neden olabilir.
Vitamin D3 ve analogları: Keratinosit
proliferasyonunu baskılarken terminal diferansiyasyonunu
artırır. Piyasada kalsipotriol olarak bulunan vit D3
analoğu plak tipi psoriazisde günde bir ya da iki kez
olarak iki ay kullanılabilir. Ultraviyole ışınları
emme özelliği nedeniyle UV ile kombine edebilir. Lokal
irritasyon, kalsiyum ve fosfor metabolizması üzerindeki
etkisi izlenmelidir.
Tazaroten: Yeni geliştirilmiş bir retinoid
türevidir. Başlıca psoriatik plaklarda skuamı, plak
kalınlığını ve eritemi belirgin olarak azaltır.
Kronik plak tipi psoriazisde %2-5'lik konsantrasyonlarda
kullanılır.
Topikal kortikosteroidler: Topikal tedavide en
etkin ve en çok kullanılan ilaçlardır. Bunların
seçiminde steroidin etkinliği ve gücü gözönünde
bulundurulur. Önce güçlü steroidlerle başlanır,
daha sonra iyileşme elde edildikçe gücü daha az
olanlara geçilerek yan etkiler en aza indirilmeye
çalışılır. Nüks ve alevlenmeyi önlemek için
tedavi sistemik steroid tedavisinde olduğu gibi
aşamalı olarak azaltılarak ilaç kesilir. Piyasada
pomad, krem ve losyon formunda bulunurlar.
Çocuklarda az güçlü kortikosteroidler seçilmelidir.
Ayrıca etkinin arttırılması için oklüzyon (kapalı
uygulama) biçiminde uygulanabilir. Etkinin
arttırabilmesi amacıyla yerel steroidler salisilik asit
ve üre ile birlikte kullanılabilmektedir.
Fotokemoterapi: Güneş ışınlarının sedef
hastalığı üzerindeki olumlu etkisi uzun yıllardan
beri bilinmektedir. PUVA tedavisi sistemik psoralen
(ışığa duyarlandırıcı) ile UVA'nın birlikte
uygulanmasıdır. UVA enerjisi ile psoralenler DNA ile
çapraz bağlar oluşturarak DNA sentezini ve mitozu
baskılar.
Potent bir ışığa duyarlandırıcı olan
8-metoksipsoralenin (0,6-0,8 mg/kg) ağızdan
alınımından yaklaşık 2 saat sonra UVA, 1 joule/cm2
olacak biçimde başlanır. UVA dozu her seansta 0,5 ile
1,5 joule arttırılır. Bu tedavi; haftada iki ya da
üç, daha yoğun protokollerde haftada dört kez
uygulanır. Psoriazisde lezyonların bütünüyle
temizlenmesi için 19-25 seans (100-245 J/cm2 UVA)
gereklidir. Psoralenin %95'i sekiz saat içinde böbrek
yoluyla atılır. Bu süre içinde derinin UV
ışınlarına duyarlılığı arttığından ilaç
alınımının 8-12 saat sonrasına dek UV’den korunmak
gerekir.
Ayrıca baş ağrısı ve dönmesi, bulantı gibi
belirtiler olabilir. Psoralen lenste birikerek katarakta
neden olabileceğinden tedavi sırasında ve psoralen
alınımından sonraki 24 saat içinde gözlerin
korunması gerekir. Yılda bir göz incelemesi
yapılmalıdır. Uzun süreli yan etkileri ise; solar
elastoz, deri yaşlanması, aktinik değişiklikler,
hiper ve hipopigmentasyon, melanom ve
non-melanom deri kanserleri oluşumudur. Ayrıca dar band
UVB, selektif UVB (SUP) tekli ya da topikal
kortikosteroidler, vit D3 analogları ve antralin ile
kombine tedaviler biçiminde uygulanabilir.
Sistemik Tedavi
Hastalık yaygın püstüler ya da aktif faza
geçtiğinde sistemik tedaviler seçilmelidir.
Metotreksat: Bir folik asit antagonistidir ve
hücre siklusunu S fazında baskılar. Püstüler
psoriazis ve psoriatik artiritte 10-25 mg arasındaki
dozlarda haftada bir kullanılır. Bulantı, kusma,
halsizlik ve baş ağrısı yanısıra, kemik iliği
baskılanması, karaciğer toksisitesi en önemli yan
etkileridir.
Siklosporin: İmmünsüpresif etkili bir siklik
polipeptid olup sıklıkla doku rejeksiyonunu önlemek
amacıyla kullanılır. Psoriazisdeki etkisi, Langerhans
hücrelerinin antijen sunma kapasitesini ve mast hücre
işlevlerini baskılar. Şiddetli plak tipi psoriazisde
oldukça etkilidir. Psoriatik artiritte tırnak
lezyonlarının iyileşmesinde etkilidir. Önerilen doz
2,5-3 mg/kg/gün bölünmüş iki dozla günde en çok 5
mg'a çıkılabilir. Böbrek işlevlerinde bozukluk,
hipertansiyon, hipertrikoz, diş eti hipertrofisi gibi
yan etkileri vardır. Kan basıncı ve serum kreatinin
izlemi gereklidir.
Retinoidler: Retinoidler keratinosit
büyümesini ve terminal diferansiyasyonunu düzenler. A
vitamini türevi olan etretinat kullanılır ancak yarı
ömrü uzun olduğundan kadınlarda teratojenik etki
riski fazladır. Artık dünyada yarı ömrü daha kısa
olan (2-3 gün) asitretin seçilmektedir (ülkemizde
yoktur). Psoriazisin püstüler formunda 1 mg/kg/gün
dozunda kullanıldığında oldukça etkilidir. Şiddetli
psoriazis ve eritrodermik psoriazisde 0,3-0,5 mg/kg/gün
olarak başlanıp 2-3 haftalık aralarla 0,75
mg/kg/gün'e çıkılır. Bazı olgularda PUVA (Re-PUVA)
ile birlikte kullanıldığında etkinliği artabilir.
Genellikle 0,5 mg/kg/gün dozu ile 3-4 ay
sürdürülür.
Yan etkiler; keilitis, göz ve ağız kuruluğu,
yaygın kaşıntı, deride kuruluk, saç dökülmesi,
serum lipidlerinde ve karaciğer enzimlerinde
artıştır. Yüksek teratojenik potansiyeli göz
önünde bulundurulmalıdır.
Kadın hastalar ilaç kullanırken ve kesildikten sonraki
iki yıl doğum kontrolü uygulamalıdırlar.
Kaynaklar
1- Baker BS, Powles AV, Malkani AK.
Altered cell-mediated immunity to group A haemolytic
streptococcal antigens in chronic plaque psoriasis. Br J
Dermatol 1991; 125: 38-42.
2- Barker JN. Pathogenesis of psoriasis.
J Dermatol 1998 Dec; 25(12): 778-81.
3- Christophers E, Mrowietz U.
Psoriasis. Dermatology in General Medicine. Ed. Freedberg
IM, Eisen AZ, Wolff K, Austen KF, Goldsmith LA,
Katz SI, Fitzpatrick TB. Fifth edition. New York, Mc
Graw- Hill. Inc, 1999; 495-521.
4- Camp R.D.R. Psoriasis in;Edited by
Champion R.H, Burton J.L, Burns D.A, Breathnach S.M.
Rook-Wilkinson - Ebling Textbook of Dermatology
Blackwell Science Pub. Sixth Ed. Vol 2.1998; 1589-1649.
5- Fry L. Centenary review: Psoriasis.
Br J Dermatol. 1988; 119:445-461.
3- Ortonne J-P. Aetiology and
pathogenesis of psoriasis. Br J Dermatol 1996;135
(Suppl.49):
6- Henseler T. Genetics of psoriasis.
Arch Dermatol Res 1998; 290: 463-476.
|
 .......
.......
 .......
.......
![]() .........
.........![]()
